El síndrome de choque tóxico estreptocócico: Todo lo que debe sabe

El síndrome de choque tóxico estreptocócico (STSS, por sus siglas en inglés) es una infección bacteriana rara, pero grave. El síndrome de choque tóxico estreptocócico puede evolucionar rápidamente produciendo baja presión arterial, insuficiencia multiorgánica e incluso la muerte.
Los estreptococos del grupo A causan el síndrome de choque tóxico estreptocócico
Un tipo de bacteria llamado Streptococcus, o estreptococos, del grupo A puede causar el síndrome de choque tóxico estreptocócico cuando se extiende a los tejidos profundos y la sangre.
Cómo se contrae el síndrome de choque tóxico estreptocócico
En casi la mitad de los casos de síndrome de choque tóxico estreptocócico, los expertos no saben cómo entró la bacteria al cuerpo de las personas. A veces, entra a través de cortes en la piel, como una lesión o una herida quirúrgica. También puede entrar al cuerpo a través de las membranas mucosas, como la piel que está adentro de la nariz y la garganta.
El síndrome de choque tóxico estreptocócico raramente es contagioso
Es muy raro que las personas con síndrome de choque tóxico estreptocócico transmitan la infección a otras personas. Sin embargo, cualquier infección por estreptococos del grupo A puede causar el síndrome, y estas bacterias se transmiten con mucha facilidad.
El síndrome de choque tóxico estreptocócico se hace mucho más grave una vez aparecen los síntomas
El síndrome de choque tóxico estreptocócico suele comenzar con estos síntomas:
- Fiebre y escalofríos
- Dolores musculares
- Náuseas y vómitos
Después de que aparecen los primeros síntomas, solo suele tomar unas 24-48 horas para que la persona empiece a tener baja presión arterial. Una vez que esto sucede, el síndrome se hace mucho más grave:
- Baja presión arterial (hipotensión).
- Frecuencia cardiaca más acelerada (taquicardia).
- Respiración acelerada (taquipnea).
- Otros signos de que los órganos no están funcionando (insuficiencia orgánica).
- Ejemplos: Las personas con insuficiencia renal pueden no producir orina. Las personas con insuficiencia hepática podrían sangrar mucho o se les podrían hacer muchos moretones, o poner amarillos los ojos y la piel.
Busque atención médica de inmediato si tiene signos o síntomas de síndrome de choque tóxico estreptocócico.
Algunas personas están en mayor riesgo
Cualquier persona puede presentar síndrome de choque tóxico estreptocócico, pero hay algunos factores que pueden aumentar el riesgo de contraer esta infección.
Edad
El síndrome de choque tóxico estreptocócico es más común en los adultos de 65 años o mayores.
Infecciones o lesiones abiertas en la piel
Las personas con una herida abierta, como aquellas que acaban de tener:
- Una operación
- Una infección vírica que ocasiona llagas abiertas (como la varicela y la culebrilla
Otros factores de salud
Las personas con diabetes o con trastorno por consumo de alcohol (antes llamado dependencia al alcohol o alcoholismo) tienen mayor riesgo de presentar el síndrome de choque tóxico estreptocócico.
Muchas pruebas y consideraciones ayudan a los médicos a diagnosticar el síndrome de choque tóxico estreptocócico
No hay una prueba sola que se use para diagnosticar el síndrome de choque tóxico estreptocócico. Sin embargo, los médicos podrían:
- Recoger sangre u otras muestras para hacer una prueba de estreptococos del grupo A.
- Hacer otras pruebas para ver cómo están funcionando algunos órganos.
Los médicos hacen el diagnóstico de síndrome de choque tóxico estreptocócico cuando encuentran estreptococos del grupo A en los pacientes que también tienen:
- Presión arterial baja
- Problemas con dos o más de los siguientes órganos:
- Riñón
- Hígado
- Pulmón
- Sangre
- Piel
- Tejidos blandos (los tejidos debajo de la piel y los músculos)
El síndrome de choque tóxico estreptocócico requiere tratamiento hospitalario
Los médicos tratan este síndrome con antibióticos. Las personas con síndrome de choque tóxico estreptocócico necesitan atención médica hospitalaria. Suelen necesitar la administración de líquidos a través de una vena y otros tratamientos para ayudar a tratar el choque y la insuficiencia orgánica. Muchas también necesitan una operación para sacar el tejido infectado.
Las complicaciones graves son communes
El síndrome de choque tóxico estreptocócico suele causar complicaciones debido a los órganos que dejan de funcionar y a que el cuerpo entra en choque. Esas complicaciones incluyen:
- La amputación quirúrgica de extremidades.
- La formación de cicatrices pronunciadas por la extirpación quirúrgica de los tejidos infectados.
Incluso con tratamiento, el síndrome de choque tóxico estreptocócico puede ser mortal. De cada 10 personas con este síndrome, tantas como 3 morirán a causa de la infección.
Prevenga el síndrome de choque tóxico estreptocócico
No existen vacunas para prevenir las infecciones por estreptococos del grupo A, pero hay cosas que puede hacer para ayudar a protegerse usted y a los demás.
Para ayudar a prevenir las infecciones por estreptococos del grupo A, debe:
- Limpiar y cuidar las heridas.
- Lavarse las manos a menudo.
- Tomar antibióticos, si se los recetan.

Lávese las manos a menudo
Lávese las manos a menudo con agua y jabón o use un desinfectante para manos a base de alcohol si no es posible lavarlas.
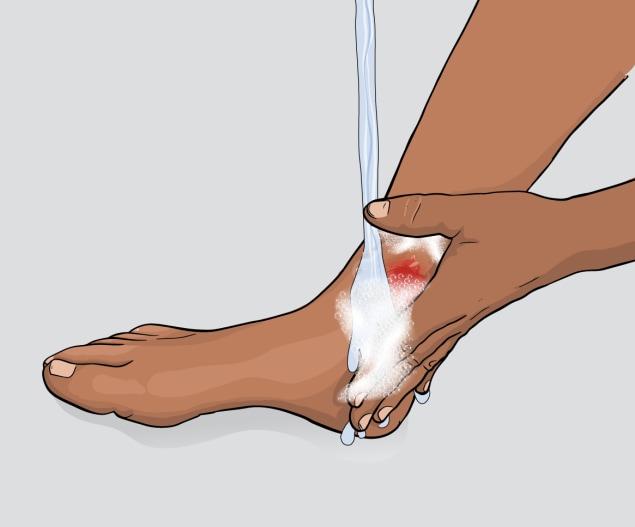
Limpie las heridas
Limpie todas las lesiones abiertas y cortaduras menores (como las ampollas y raspones) con agua y jabón.
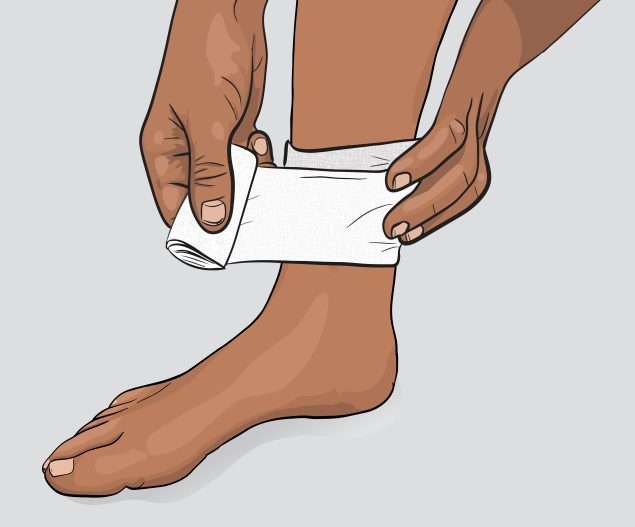
Vende las heridas
Limpie las heridas abiertas o con secreciones y cúbralas con una venda limpia y seca hasta que sanen.
Consulte a un médico
Consulte a un médico si tiene heridas punzantes u otras heridas profundas o graves.
Si tiene una herida abierta o una infección, evite pasar tiempo en los siguientes lugares:
- Bañeras de hidromasaje.
- Piscinas.
- Cuerpos de agua naturales (p. ej., lagos, ríos, mares).
Lávese las manos a menudo
La mejor manera de prevenir contraer o propagar las bacterias estreptococos del grupo A es lavarse las manos a menudo. Esto es particularmente importante después de toser o estornudar y antes de preparar alimentos o comer.
También debe lavar los vasos, cubiertos y platos después de que los haya usado una persona enferma. Después de lavados, los pueden usar otras personas de manera segura.
Tome antibióticos, si se los recetan
Es muy raro que las personas con síndrome de choque tóxico estreptocócico transmitan la infección a otras personas. Por este motivo, los médicos generalmente no recetan antibióticos preventivos a las personas menores de 65 años que sean contactos cercanos de las personas con este síndrome. Las personas que viven juntas son ejemplos de contactos cercanos. Sin embargo, los médicos podrían considerar darles antibióticos a los contactos cercanos de 65 años o mayores que estén en mayor riesgo de presentar el síndrome de choque tóxico estreptocócico.