Rapport hebdomadaire sur la morbidité et la mortalité (Morbidity and Mortality Weekly Report, MMWR) :
Épidémie de la maladie à virus Ébola — Nigéria, juillet à septembre 2014
Le 30 septembre 2014, ce rapport a été posté en tant que publication anticipée du rapport hebdomadaire sur la morbidité et la mortalité (MMWR) sur le site Web MMWR (http://www.cdc.gov/mmwr).
, DrPH1, , MD2, , MBBS3, , MD2, , MSc4, , MBChB5, , MPA6, , MD7, , MD1, , PhD8, , MD1, , PhD2 (Affiliations des auteurs à la fin du texte)
Le 20 juillet 2014, un voyageur gravement malade en provenance du Libéria est arrivé à l’aéroport international de Lagos, au Nigéria, et a reçu la confirmation qu’il était atteint de la maladie à virus Ébola (Ébola) après avoir été admis dans un hôpital privé. Ce patient a potentiellement exposé 72 personnes à l’aéroport et dans l’hôpital. Le Ministère fédéral de la Santé, avec les conseils du Centre pour le contrôle et la prévention des maladies du Nigéria (NCDC), a décrété un état d’urgence sanitaire pour Ébola. Lagos, (pop. de 21 millions d’habitants) est une plaque tournante régionale économique, industrielle et pour les activités liées au voyage (1) et constitue un environnement dans lequel les maladies transmissibles peuvent facilement se propager et la transmission peut y être durable. Par conséquent, la mise en œuvre d’une intervention rapide utilisant tous les équipements de santé publique à disposition était de la plus haute priorité. Le 23 juillet, le Ministère fédéral de la Santé, en partenariat avec le gouvernement de l’état de Lagos et les partenaires internationaux, a activé un centre de gestion des incidents Ébola comme précurseur du Centre opérationnel d’urgence (EOC en anglais) actuel pour répondre rapidement à cette épidémie. Le patient de référence est décédé le 25 juillet ; le 24 septembre, on a recensé 19 cas d’Ébola confirmés en laboratoire et un cas probable dans deux états, avec 894 personnes ayant été en contact identifiées et suivies au cours de l’intervention de réponse. Onze patients dont la maladie à virus Ébola a été confirmée en laboratoire sont sortis de l’hôpital, un patient supplémentaire a été diagnostiqué comme étant en phase de convalescence, et huit patients sont décédés (sept confirmés comme étant atteints d’Ébola ; un cas probable). Les services d’isolement étaient vides et 891 (toutes sauf trois) personnes ayant été en contact ont achevé la période de suivi, et les autres devaient l’achever le 2 octobre. Aucun nouveau cas n’est apparu depuis le 31 août, ce qui laisse à penser que l’épidémie de la maladie à virus Ébola pourrait être contenue au Nigéria. L’EOC, rapidement mis en place et utilisant un système de gestion des incidents (IMS, Incident management system) pour coordonner l’intervention de réponse et consolider la prise de décision, a largement contribué à la maîtrise précoce de l’épidémie de la maladie au Nigéria. Les agences nationales publiques de préparation de l’état d’urgence sanitaire dans la région, notamment celles impliquées dans les interventions de réponse à Ébola, doivent envisager le développement d’un EOC pour améliorer leur capacité à répondre rapidement aux menaces de santé publique urgentes.
L’épidémie de la maladie à virus Ébola
Le premier cas d’Ébola au Nigéria était un voyageur exposé au Libéria. Le 17 juillet 2014, alors qu’il était en observation dans un hôpital de Monrovia, au Libéria, pour une possible atteinte par la maladie à virus Ébola, le patient a développé une fièvre et, alors qu’il était encore symptomatique, a quitté l’hôpital contre l’avis des médecins. Malgré le fait que les voyages lui soient déconseillés, il a emprunté le 20 juillet un vol d’une compagnie aérienne commerciale depuis Monrovia via Accra, au Ghana, à destination de Lomé, au Togo, puis changé d’avion, et pris un vol à destination de Lagos. À l’arrivée l’après-midi du 20 juillet, il était gravement malade et a été immédiatement transporté vers un hôpital privé où on a constaté qu’il présentait de la fièvre, des vomissements et des diarrhées. Lors de son admission à l’hôpital, le patient a été interrogé à propos de la maladie à virus Ébola et ce dernier a répondu qu’il n’avait pas eu d’exposition connue ; il a été initialement traité pour une suspicion de paludisme. Comme le patient ne répondait pas au traitement contre le paludisme et qu’il était en provenance d’un pays de la région affectée par Ébola (2), les médecins traitants ont suspecté une maladie à virus Ébola. Le patient a été isolé et a subi des examens pour le dépistage de l’infection à virus Ébola tandis que les autorités de santé publique ont été alertées au sujet d’un cas de suspicion d’Ébola. Un échantillon de sang envoyé à l’hôpital universitaire de Lagos a confirmé une infection aiguë au virus Ébola. Le patient est décédé le 25 juillet.
Les services sanitaires contrôlant les points d’entrée du pays ont mené une enquête précoce de suivi des personnes ayant été en contact à l’aéroport et ont travaillé en collaboration avec les compagnies aériennes et les partenaires pour veiller à ce que la notification de l’épidémie de la maladie soit diffusée grâce à tous les mécanismes des réglementations de santé internationale (IHR 2005) (3). L’équipe de gestion des cas de l’EOC a pris le relai de la gestion de chaque cas confirmé en laboratoire ou suspect, trié les patients potentiels et décontaminé leurs lieux de résidence. Les patients suspectés d’être infectés ont été isolés dans le service de cas suspectés dans les établissements de traitement d’Ébola, initialement situés à Lagos, puis à Port Harcourt. Une équipe de recherche des personnes ayant été en contact, recrutée et supervisée par des épidémiologistes spécialisés et expérimentés a été mise en place afin d’enquêter sur toutes les principales personnes ayant été en contact et alerter l’équipe de gestion des cas sur les personnes ayant été en contact symptomatique pour qu’ils soient évalués et éventuellement reclassés.*Un cas suspecté† était reclassé en cas confirmé si un test par transcription inverse suivie d’une réaction de polymérisation en chaîne (RT-PCR) détectait le virus Ébola dans un échantillon de sang, et était exclu si les résultats du test RT-PCR sur deux échantillons de sang prélevés à au moins 48 heures d’intervalle étaient négatifs. En outre, un dosage des immunoglobulines G anti-virus Ébola, indiquant une réponse immunitaire au virus Ébola, a été ajouté au protocole d’analyses, pour les cas suspectés négatifs au test par PCR chez les personnes présentant certains symptômes qui étaient liés sur le plan épidémiologique à des cas confirmés ultérieurement. Lorsqu’une personne tombait malade et devenait un cas suspecté, l’équipe de recherche des personnes ayant été en contact rassemblait des données sur les personnes exposées à cette personne ayant été en contact, depuis la date du début des symptômes, au cas où le cas suspecté serait confirmé par les analyses. Avoir la capacité d’effectuer un diagnostic d’Ébola en laboratoire au sein du pays dans l’hôpital universitaire de Lagos a facilité l’identification rapide des cas confirmés et une sortie rapide de l’hôpital des personnes suspectées d’avoir contracté Ébola, mais dont les tests de dépistage d’Ébola étaient négatifs.
À la date du 24 septembre, 19 cas d’Ébola confirmés en laboratoire et un cas probable avaient été identifiés (Figure 1). Au total, 894 personnes ayant été en contact ont été identifiées et environ 18 500 visites en tête-à-tête ont été menées par les enquêteurs chargés de la recherche des personnes ayant été en contact pour évaluer le développement de symptômes d’Ébola. Les personnes suspectées d’être atteintes d’Ébola étaient transportées vers un service d’isolement des cas suspectés par l’équipe de gestions des cas, et les personnes dont les résultats étaient ultérieurement positifs aux tests de dépistage d’Ébola étaient déplacées vers le service des cas confirmés dans le même établissement, soit à Lagos, soit à Port Harcourt. Onze patients ont quitté l’hôpital, un patient supplémentaire a été diagnostiqué comme étant confirmé dans la phase de convalescence, et huit sont décédés (sept confirmés ; un probable) pour un ratio des décès par rapport au nombre de cas total de 40 %. Les services d’isolement et de traitement étaient vides et 891 (toutes sauf trois) personnes ayant été en contact sont sorties avec succès de la période de suivi. Les trois personnes restantes ayant été en contact sont tombées malades, mais leurs tests de dépistage du virus Ébola ont été négatifs et elles sont sorties du service d’isolement de Lagos. Conformément à la pratique de référence, dès leur sortie de l’hôpital, les patients qui étaient des cas suspectés ont entamé une nouvelle période de suivi de 21 jours en tant que personnes ayant été en contact en raison de leur éventuelle exposition au sein du service hospitalier. Dans ce contexte, personne n’a été diagnostiqué comme étant atteint d’Ébola pendant que ces trois personnes ayant été en contact étaient dans le service, mais la probabilité d’exposition à Ébola était très faible, et les trois personnes doivent quitter l’hôpital le 2 octobre.
L’enquête sur le patient de référence et toutes les personnes ayant été en contact exposées a nécessité une coordination entre les multiples équipes d’intervention de réponse de l’IMS et à travers plusieurs villes lors du déroulement de l’intervention de réponse. La propagation de troisième génération du virus Ébola (l’ensemble des 19 cas confirmés et du cas probable) à ce jour peut être tracée jusqu’au cas de référence à travers les réseaux de personnes en contact (Figure 1). Douze des 20 patients ont été exposés dans deux établissements de santé à Lagos. Quatre des cas ont été associés à un cas suspecté chez un patient qui avait voyagé à bord d’un avion d’une compagnie aérienne commerciale en provenance de Lagos à destination de Port Harcourt, Rivers State, puis avait fait le voyage de retour (Figure 1). Une fois que le patient qui avait voyagé a été découvert, des documents de bord des deux vols ont été recueillis, et on a tenté de prendre contact avec les passagers pour s’assurer qu’ils n’étaient pas tombés malades, car plus de >21 jours s’étaient écoulés depuis que le voyage avait eu lieu. Aucun passager malade ou décédé n’a été identifié. Dans l’ensemble, aucun nouveau cas ne s’est produit depuis le 18 août à Lagos et depuis le 31 août à Port Harcourt, ce qui laisse à penser que l’épidémie de la maladie à virus Ébola au Nigéria pourrait avoir été contenue (Figure 1).
Réponse de santé publique
La menace pour le Nigéria posée par l’arrivée à Lagos d’un patient atteint par le virus Ébola gravement malade était potentiellement énorme. Lagos est la plus grande ville d’Afrique et est également une plaque tournante pour le transit dans la région, avec une entrée par les airs, les voies terrestres et les ports maritimes (1). La population dense et l’infrastructure surchargée créent un environnement où les maladies peuvent aisément être transmises et la transmission peut être durable. Les pratiques de contrôle des infections sous-optimales dans les centres de santé manquant de l’équipement et des fournitures nécessaires augmentent le risque de transmission d’Ébola aux professionnels de santé. Les efforts mis en œuvre pour suivre les personnes ayant été en contact sont alourdis par la nature complexe des mécanismes de transit, commerciaux, de notification et de rapport de santé publique. La mise en œuvre d’une intervention de réponse rapide qui utilisait les atouts de santé publique à disposition était de la plus haute priorité au début de l’épidémie, de même que l’était l’organisation de la réponse utilisant des structures éprouvées pour les prestations de santé publique au Nigéria. Pour répondre efficacement à Ébola dans cet environnement complexe, la réponse a été organisée rapidement et a utilisé un IMS ; ces deux actions ont largement contribué à la maîtrise précoce de l’épidémie.
Initialement, le NCDC et le Ministère de la Santé de l’état du Lagos ont établi un centre de gestion des incidents, qui a servi d’organe de mise en œuvre globale de la réponse nationale. Le centre de gestion des incidents initiaux a ensuite était réorganisé en EOC national, conformément à la nomenclature IMS et aux structures nationales visant à fournir une réponse d’urgence. L’EOC a étendu ses opérations vers le Rivers State lorsque des cas y sont apparus, et a supervisé la surveillance des personnes ayant été en contact dans l’Enugu State avec les fonctionnaires de la santé de l’état dans le cadre de la réponse précoce à l’épidémie. On s’attendait à ce que toutes les organisations, tous les donateurs et toutes les équipes de réponse travaillent dans le cadre de la structure d’un EOC, en rapportant au Responsable des incidents (IM en anglais). L’IM était responsable à son tour de rapporter des résultats fiables et transparents au NCDC et au Ministère fédéral de la Santé (Figure 2). L’IM, responsable de la supervision de la réponse, a été choisi en fonction de son expérience et de sa compétence dans le cadre d’un IMS plutôt qu’en fonction de son rang dans le gouvernement ou le service public.
La réponse au Nigéria a bénéficié d’une utilisation rapide de son institution publique nationale (c’est-à-dire, NCDC), de précédentes réponses à une épidémie, telle que la réponse à un important empoisonnement au plomb en 2010, et sa récente expérience avec l’éradication de la polio. En octobre 2012, en répondant à la déclaration de l’Organisation mondiale de la Santé relative à l’éradication de la polio en tant qu’urgence de santé publique mondiale, et pour améliorer sa réponse nationale, le gouvernement du Nigéria a utilisé l’IMS pour établir un EOC dans le cadre d’un nouveau plan d’urgence national pour l’initiative d’éradication mondiale de la polio (3). L’utilisation de l’IMS par l’intermédiaire de l’EOC a changé le tempo opérationnel, les mesures de responsabilisation et le succès du programme anti-polio. Des indicateurs et des tableaux de bord (affichages électroniques d’indicateurs de haut niveau pour chaque équipe d’intervention de la réponse surveillée par l’EOC) ont été développés pour augmenter la responsabilisation du personnel du programme et des dépenses. Par l’intermédiaire de l’EOC et du programme de formation en laboratoire et d’épidémiologie sur le terrain nigérien (NFELTP en anglais) les activités relatives à la polio, le renforcement et l’état de préparation des systèmes de santé de l’état ont été prioritaires (4–6).
Avec l’émergence de l’épidémie d’Ébola, le gouvernement nigérien a réagi rapidement pour renforcer la coordination des efforts de réponse nationaux et fédéraux à Ébola en utilisant les structures IMS/EOC et en tirant parti de leurs expériences réussies. Plus particulièrement, l’IM de l’EOC d’Ébola était l’IM adjoint de l’EOC pour la polio, et il a incorporé dans l’EOC plusieurs membres du personnel de secrétariat et technique issus de l’EOC national pour la polio. Essentiel pour démontrer à la fois l’engagement national et fédéral, l’IM adjoint était un membre senior du Ministère de la Santé de l’état de Lagos (Ébola a été importé dans l’état de Lagos), avec un accès aux ressources humaines et financières au sein du système de santé de l’état. Immédiatement, l’EOC a mis en place un rythme fonctionnel du personnel qui a facilité le partage des informations, la responsabilisation des équipes, et la mobilisation des ressources tout en tentant de minimiser la distraction des équipes de leurs priorités les plus élevées. Un outil de « Suivi des actions » a été développé et comprenait les tâches spécifiques émergeant de chaque réunion, la personne responsable et la date prévue de réalisation.
La conception globale de la réponse reposait sur l’équipe de stratégie senior composée de l’IM, de l’IM adjoint et des principales agences partenaires (Médecins sans frontières, le Fonds des Nations unies pour l’enfance, l’Organisation mondiale de la santé et le CDC). Les six équipes d’intervention de réponse qui suivent ont été développées dans le cadre de l’EOC spécifique à la réponse à Ébola : 1) Épidémiologie/Surveillance, 2) Gestion des cas/Contrôle des infections, 3) Mobilisation sociale, 4) Services laboratoires, 5) Point d’entrée, et 6) Gestion/Coordination (Figure 2). Les termes de référence et les activités prioritaires ont été développés par l’équipe de stratégie pour guider le travail de chaque équipe opérationnelle ; les équipes opérationnelles ont développé leurs propres listes d’affectation du personnel, listes de matériel et de besoins financiers, ainsi qu’un plan opérationnel axé vers des objectifs. Le groupe de stratégie examinait et approuvait l’ensemble du travail et des ressources nécessaires des équipes. Les partenaires techniques ont affecté le personnel à travers les équipes opérationnelles dans des rôles de conseil technique visant à développer la capacité des équipes locales et garantissant un travail de qualité.
Comme exemple des efforts de planification du travail, l’équipe de Point d’entrée de l’EOC, dirigée et massivement constituée de membres du personnel des services sanitaires de contrôle des points d’entrée du pays, était responsable de l’identification, de la répertorisation, de la documentation et de la hiérarchisation du risque de toutes les personnes ayant été en contact avec le patient de référence à l’aéroport, notamment celles dans l’avion et celles exposées durant le transit dans l’aéroport/la prise en charge du patient de référence. Précocement au cours de la réponse, cette équipe s’est mobilisée pour identifier et suivre les personnes ayant été en contact avec le patient de référence dans l’aéroport et en dehors du Nigéria. Les services sanitaires de contrôle des points d’entrée du pays ont travaillé avec les compagnies aériennes et les autorités de l’aéroport ainsi que d’autres parties prenantes pour recueillir des informations à propos des passagers en contact, décontaminer les zones affectées de l’aéroport et envoyer un avis par l’intermédiaire du système de l’Organisation mondiale de la Santé - Réglementations de santé internationales pour éviter une propagation éventuelle de la maladie. L’équipe de Point d’entrée a également établi un dépistage aux points d’entrée et de sortie du pays, qui s’est étendu à des points d’entrée et de sortie supplémentaires et se poursuivra pendant la durée de l’épidémie régionale afin de minimiser la probabilité d’une autre importation ou exportation d’Ébola.
L’équipe d’Épidémiologie/Surveillance était responsable du suivi des personnes ayant été en contact, de la recherche opérationnelle, de la gestion des alertes et des rumeurs et de la mise en œuvre d’une surveillance communautaire. Pour le suivi réussi des personnes ayant été en contact, l’équipe de gestion d’Épidémiologie/Surveillance était constituée d’une douzaine d’épidémiologistes formés et spécialisés des NFELTP, OMS et CDC et avait pour objectif de répertorier toutes les personnes ayant été en contact avec le patient de référence et des cas ultérieurs d’Ébola développés dans le cadre de la réponse, et de les surveiller en personne quotidiennement pour mesurer leur température corporelle et vérifier la présence de tout autre signe ou symptôme d’Ébola (p. ex., vomissements, diarrhée et hémorragie). En réponse, l’équipe a développé un plan de recrutement pour Lagos qui comprenait plus de 150 surveillants des personnes ayant été en contact, véhicules, téléphones et plateformes de données mobiles que les surveillants des personnes ayant été en contact pouvaient utiliser pour gérer leurs questionnaires et rapporter les réponses des personnes ayant été en contact. En outre, l’organe de recherche opérationnelle de l’équipe d’Épidémiologie/Surveillance a mené une évaluation communautaire d’Ébola qui renseignait les efforts de formation et de communication.
La stratégie de mobilisation sociale était directement liée au suivi des personnes en contact. Cela comprenait les équipes de trois mobilisateurs sociaux qui étaient formés et se déployaient pour effectuer des visites de porte à porte, des visites en personne dans un rayon spécifique par rapport aux domiciles des personnes ayant été en contact concernées par Ébola. Pour les zones à forte densité, les équipes du porte-à-porte couvraient un rayon de 500 m, un rayon de 1 km dans les zones de moyenne densité et de 2 km dans les zones de faible densité (7). Le 24 septembre, environ 26 000 foyers de personnes vivant autour de personnes ayant été en contact concernées par Ébola avaient été contactés grâce aux visites de porte à porte dans les états de Lagos et de Rivers State.
Plusieurs problèmes ont été identifiés par l’équipe de réponse durant l’épidémie d’Ébola au Nigéria qui auraient pu, rétrospectivement, être atténués par une planification supplémentaire de l’état de préparation pour les urgences de santé publique. Tout d’abord, les ressources financières ont été lentes à arriver à l’EOC, un retard qui a failli gêner l’expansion rapide des activités de confinement à travers l’intervention de réponse. Les activités précoces ont été financées par le gouvernement de l’état de Lagos, des partenaires internationaux et des organisations non gouvernementales. Les efforts de l’état de préparation nationale doivent envisager comment les ressources peuvent être rapidement accessibles pour financer le stade précoce de la réponse. En second lieu, il y a eu des divergences entre les différents niveaux des responsables politiques quant à la pleine appréciation des conséquences énormes qu’une épidémie d’Ébola, même petite, pourrait avoir sur les institutions civiles, telles que les hôpitaux, les aéroports et les lieux de rassemblement public. Une éducation ciblée sur le besoin urgent de financer, d’affecter du personnel et de fournir un effort de réponse a été fournie aux responsables politiques et devrait être envisagée pour les efforts de préparation engagés ailleurs. De même, le public nigérien n’avait pas d’informations spécifiques à propos d’Ébola, et les informations précoces fournies par la presse, avant les informations officielles émanant des autorités de santé, étaient parfois inexactes et ont créé une peur nationale. Cette peur a poussé certaines personnes à recourir à des mesures extrêmes et parfois dangereuses et inefficaces pour éviter l’infection, telle que la consommation de larges quantités d’eau salée, même à des endroits éloignés par rapport à l’épidémie. Les deux problèmes ont été abordés par le biais d’activités de préparation qui se sont concentrées sur l’éducation et la planification, ainsi que sur l’explication de la maladie à virus Ébola au public et la description de la manière de réagir dans le cas où Ébola se propageait au Nigéria. L’équipe de gestion des cas a indiqué que les efforts précoces mis en œuvre pour établir un service d’isolement ont été retardés en raison du manque de professionnels de santé nigériens souhaitant prendre en charge les patients atteints d’Ébola, en raison du manque d’information et de formation sur la façon de prendre soin des patients atteints d’Ébola, et parce que les prestataires de soins avaient été disproportionnellement impactés par Ébola dans d’autres pays affectés. Les activités de préparation doivent comprendre l’orientation et la formation des médecins, des infirmiers et des assistants pour qu’ils puissent fournir des services en toute sécurité en respectant les procédures de contrôle de l’infection et à la qualité du traitement d’Ébola dans un établissement conçu de manière adéquate. L’autre défi consistait à veiller à la coordination adéquate de l’engagement du secteur privé. Le système EOC a amélioré la coordination en désignant le responsable de l’équipe de gestion et de coordination comme point de contact du secteur privé. Enfin, certains partenaires et parties du gouvernement n’étaient pas familiarisés avec le système EOC/IMS et son utilisation comme moyen pour rationaliser la coordination et les éléments de réponse dans une approche unifiée. Le processus EOC dirigé par le gouvernement pouvait définir des opportunités pour les partenaires afin de placer le personnel de manière stratégique dans les efforts de réponse nationaux et locaux et pouvait l’encourager par l’intermédiaire des équipes d’intervention de la réponse de l’EOC et du système de gestion. En outre, les mécanismes de l’EOC doivent être testés par des exercices stratégiques et une utilisation dans les interventions de réponses autres que celles d’Ébola.
Malgré ces difficultés identifiées, la décision du Nigéria d’utiliser l’EOC/IMS pour répondre à Ébola a résulté en une réponse rapide, efficace et coordonnée pour endiguer l’épidémie. À la date du 24 septembre, la réponse du Nigéria a limité avec succès l’épidémie à 20 cas probables ou confirmés en laboratoire (dans deux états), les derniers cas étant apparus le 18 août et le 31 août à Lagos et à Port Harcourt, respectivement. Cette propagation limitée et le renforcement par rapport aux larges et denses environnements urbains de Lagos et Port Harcourt suggèrent que les efforts de réponse précoce ont été réussis ; ceci est probablement directement attribuable à l’utilisation stratégique du gouvernement nigérien de ses établissements de santé publics et de la structure EOC/IMS pour gérer l’intervention. L’approche de l’EOC/IMS doit être une partie centrale des efforts de préparation nationaux et infra-nationaux pour les menaces de santé publique. L’EOC/IMS est un composant essentiel de l’agenda de sécurité sanitaire mondiale, parallèlement à la surveillance et à la réponse intégrées aux maladies/Réglementations sanitaires internationales (IHR 2005).
Remerciements
Onyebuchi Chukwu, MD, Jide Idris, MD, the Ébola EOC response team in Nigéria, Alex-Okoh, MD, Chima Ohuabunwo, MD, Ndadilnasiya Endie Waziri, MD. Andrea Carcelen, MPH, Lisa Esapa, MPH, Deborah Hastings, MD.
1Ministère fédéral de la Santé, République fédérale du Nigéria ; 2Centre pour la santé mondiale, Division de vaccination mondiale, CDC ; 3Organisation mondiale de la Santé – Bureau du Nigéria 4Comité de direction des soins de santé primaires de l’état du Lagos 5Programme nigérien d’épidémiologie sur le terrain et de formation laboratoire 6UNICEF, Bureau de Lagos 7Centre pour la santé mondiale, Division du VIH/SIDA mondial, bureau d’Afrique du Sud, CDC 8Institut nigérien pour la recherche médicale (Auteur correspondant : John Vertefeuille, jvertefeuille@cdc.gov)
Références
- World Population Review. Available at http://worldpopulationreview.com/world-cities/lagos-population
 .
. - Dixon MG, Schafer IJ. Ebola viral disease outbreak—West Africa, 2014. MMWR 2014;63:865–6.
- World Health Organization. International Health Regulations (2005), Second Edition. Geneva, Switzerland: World Health Organization; 2008.
- CDC. Progress toward poliomyelitis eradication—Nigeria, January 2012–September 2013. MMWR 2013;62:1009–13.
- Nguku P, Oyemakinde A, Sabitu K, et al. Training and service in public health, Nigeria Field Epidemiology and Laboratory Training, 2008–2014. Pan Afr Med J 2014;18(Suppl 1):2.
- CDC. Polio field census and vaccination of underserved populations—northern Nigéria, 2012–2013. MMWR 2013;62:663–5.
- United Nations Children's Fund. Presented at the Risk Mapping for Health Promotion in the Ebola Response Meeting, Lagos, Nigéria, August 4–5, 2014.
- World Health Organization. Six months after the Ebola outbreak was declared: what happens when a deadly virus hits the destitute? Geneva, Switzerland: World Health Organization; 2014. Available at http://www.who.int/csr/disease/ebola/ebola-6-months/en
 .
. - World Health Organization. Ebola and Marburg virus disease epidemics: preparedness, alert, control, and evaluation. Interim Manual Version 1.2. Geneva, Switzerland: World Health Organization; 2014. Available at http://www.who.int/csr/disease/ebola/manual_EVD/en
 .
.
* Une personne ayant été en contact concernée par Ébola était définie comme étant une personne qui avait eu une exposition connue à un cas confirmé, probable ou suspecté. Les personnes ayant été en contact ont été activement surveillées pendant 21 jours après la date de la dernière exposition. Les personnes ayant été en contact ont été ensuite classifiées en fonction de leur exposition au cas en tant que Type 1 (en contact avec des fluides corporels, comme le sang, les vomissures, la salive, l’urine ou es matières fécales d’un patient confirmé) ; Type 2 (en contact physique direct avec le corps d’un patient confirmé ou décédé) ; Type 3 (en contact avec le linge, les vêtements, ou les plats/couverts) ; et Type 4 (ayant dormi, mangé ou passé du temps dans le même foyer ou la même pièce qu’un patient). Les personnes ayant été en contact étaient classifiées comme étant des cas suspectés si elles signalaient de la fièvre (ou si l’on observait que leur température axillaire était ≥ 99,5 ºF (37,5 ºC) ou leur température interne était ≥ 100,4 ºF (38,0 ºC) et si elles répondaient aux critères suivants : 1) présentaient des vomissements, des diarrhées, ou du sang dans les selles ou des saignements au niveau des muqueuses ; ou 2) présentaient deux symptômes supplémentaires, dont maux de tête, myalgie, arthralgie ou faiblesse.
† La définition de cas pour un cas suspecté d’Ébola au cours de cette épidémie a été adaptée de la définition de cas recommandée par l’Organisation mondiale de la Santé (9). Une maladie chez un patient qui satisfaisait à tous les critères suivant était un cas suspecté : a) fièvre : le patient signalait une fièvre ou, si celle-ci était mesurée, avait une température axillaire ≥ 99,5 ºF (37,5 ºC) ou une température interne ≥ 100,4 ºF (38,0 ºC) ; b) exposition : le patient avait voyagé dans une zone affectée au cours des 3 précédentes semaines ou avait eu un contact avec une personne malade qui avait voyagé dans une zone affectée par Ébola au cours des 3 semaines avant de tomber malade ; c) présence de symptômes supplémentaires : le patient présentait deux des symptômes suivants : saignement (des muqueuses ou sang dans les selles), vomissements, diarrhée, maux de tête, myalgie, arthralgie ou faiblesse. En outre, une maladie était un cas suspecté si le patient satisfaisait à ces deux critères : a) fièvre : le patient signalait une fièvre ou, si celle-ci était mesurée, avait une température axillaire ≥ 99,5 ºF (37,5 ºC) ou une température interne ≥ 100,4 ºF (38,0 ºC) ; b) exposition de niveau plus élevé : contact étroit avec un cas d’Ébola confirmé ou avec une personne décédée, si la personne était décédée suite à une maladie fébrile inexpliquée et avait voyagé dans une zone affectée dans les 3 semaines avant de tomber malade, ou participation aux funérailles dans les 3 semaines précédant le développement d’une fièvre durant laquelle 1) les funérailles étaient menées dans une zone affectée, ou 2) la personne défunte avait voyagé dans une zone affectée dans les 3 semaines avant de tomber malade (9). Les cas suspectés étaient confirmés comme étant des cas d’Ébola par un test sanguin utilisant la méthode RT-PCR pour rechercher le virus Ébola. Dans des situations durant lesquelles le cas était identifié au cours de la période de convalescence, une recherche des d’immunoglobulines G post-maladie était réalisée pour évaluer une réponse immunitaire à Ébola et/ou des échantillons de sperme étaient analysés à l’aide de la méthode RT-PCR pour rechercher le virus Ébola. Les cas suspectés étaient exclus des cas confirmés si deux tests RT-PCR consécutifs espacés de ≥ 48 heures étaient négatifs.
Que sait-on déjà sur ce sujet ?
L’épidémie de la maladie à virus Ébola (Ébola) en Afrique de l’Ouest a eu un impact négatif énorme sur les systèmes de santé civile et publique au Libéria, en Sierra Leone et en Guinée. Le système de santé publique nigérien comprend un institut de santé publique national (NCDC), et un centre d’opérations d’urgence (EOC) et un système de gestion des incidents (IMS) créés en 2012 lorsque le Nigéria a déclaré la polio comme urgence sanitaire publique et restructuré son programme anti-polio national.
Que rajoute ce rapport ?
En appliquant des leçons tirées de son NCDC et EOC anti-polio mené avec succès, le Nigéria a rapidement établi un EOC national pour Ébola après l’importation de la maladie le 20 juillet 2014. L’utilisation précoce du système EOC/IMS a permis au pays de rationaliser une réponse coordonnée et efficace au Lagos (pop. de 21 millions d’habitants) et d’étendre cette réponse à Port Harcourt, une autre grande ville. Le 24 septembre, 894 personnes, au total, ayant été en contact dans les trois états ont été surveillées et 20 cas confirmés ou probables d’Ébola ont été identifiés, dont huit sont décédés. Aucun nouveau cas n’est apparu depuis le 31 août, ce qui laisse supposer que l’épidémie d’Ébola au Nigéria pourrait avoir été contenue.
Quelles sont les implications pour la pratique de santé publique ?
Les nations africaines doivent rapidement évaluer leur état de préparation pour gérer l’importation d’Ébola. Les activités de préparation pourraient inclure des structures de planification EOC/IMS qui peuvent guider une réponse coordonnée et efficace à Ébola ou à toute autre menace de santé publique. Lorsqu’il existe déjà un EOC pour d’autres maladies telles que la polio, de telles structures doivent être renforcées et utilisées pour monter des réponses efficaces aux nouvelles menaces telles qu’Ébola.
FIGURE 1. Nombres de cas confirmés (n = 19) et probable (n = 1) de maladie à virus Ébola, par date de début de la maladie et propagation de troisième génération — Nigéria, juillet à août 2014
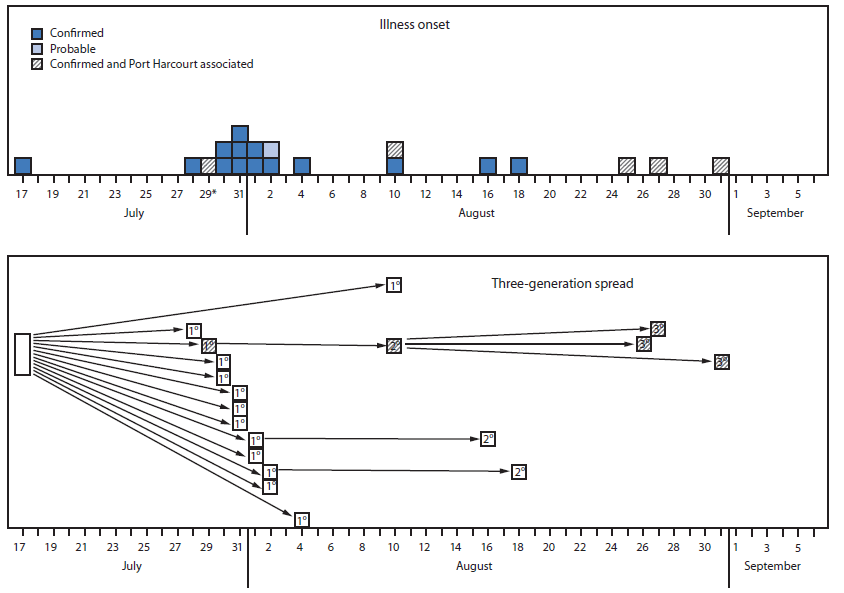
* Le patient dont la maladie a débuté le 29 juillet a été exposé à Lagos, puis a voyagé jusqu’à Port Harcourt pour y être traité et être à l’origine d’un groupe de cas à Port Harcourt.
Texte alternatif : Texte alternatif : la figure ci-dessus est un diagramme à barres illustrant le nombre de cas confirmés (n = 19) et probable (n = 1) de maladie à virus Ébola, par début de date de la maladie et propagation de troisième génération, au Nigéria entre juillet et août 2014.
FIGURE 2. Structure organisationnelle du centre de gestion des incidents de la réponse à Ébola — Nigéria, juillet à septembre 2014
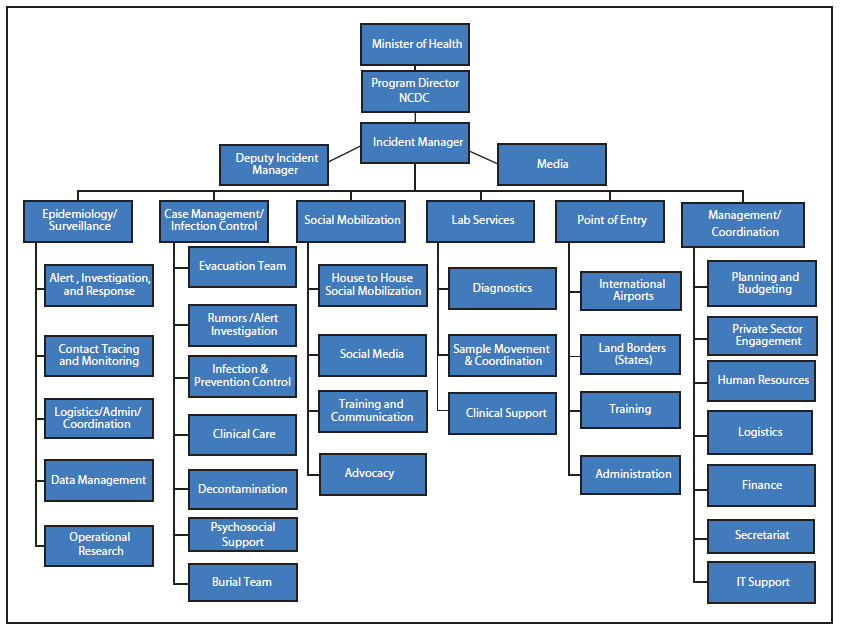
Texte alternatif : Texte alternatif : La figure ci-dessous est un diagramme décrivant la structure organisationnelle du centre de gestion des incidents de la réponse à Ébola au Nigéria entre juillet et septembre 2014.
L’utilisation de marques de commerce et de sources commerciales a uniquement un but d’identification et n’implique aucune recommandation de la part du Département américain de la Santé et des Services humanitaires.
Les références à des sites Internet autres que celui des CDC sont indiquées en tant que référence pour les lecteurs du MMWR et ne constituent ni n’impliquent aucune recommandation pour ces organisations ou leurs programmes de la part des CDC ou du Département américains de la Santé et des Services humanitaires. Les CDC ne peuvent pas être tenus responsables du contenu des pages trouvées sur ces sites. Les adresses URL listées dans le MMWR étaient à jour à la date de publication.
Toutes les versions HTML des articles du MMWR sont des conversions électroniques de documents typographiés. Cette conversion peut donner lieu à des erreurs dans la traduction des caractères ou du format dans la version HTML. Les utilisateurs sont renvoyés à la version PDF électronique (http://www.cdc.gov/mmwr) ou à la copie papier originale du MMWR pour obtenir les versions imprimables des textes, figures et tableaux officiels. Une copie papier originale de ce numéro peut être obtenue auprès du Superintendent of Documents, U.S. Government Printing Office (GPO), Washington, DC 20402-9371 ; téléphone : (202) 512-1800. S’adresser au GPO pour obtenir les prix courants.
** Les questions ou messages concernant les erreurs de formatage doivent être adressés à mmwrq@cdc.gov.


